

目次
大腸とは
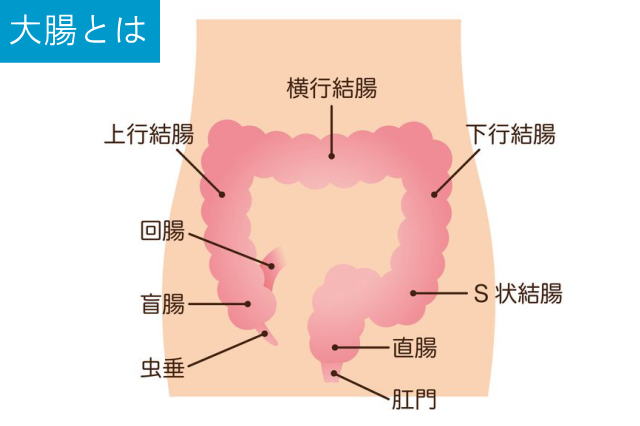
大腸は、主に結腸と直腸に分けられます。両端は小腸と肛門に繋がっていて、更に結腸は、盲腸、上行結腸、横行結腸、下行結腸、S状結腸に分けられます。大腸は、成人で全長およそ1.5mの長さをもつ臓器です。大腸の壁は、内側から粘膜(M:mucosa)、粘膜筋板、粘膜下層(SM:submucosa)、固有筋層(MP:muscularis propria)、漿膜下層(SS:subserosa)、漿膜漿膜(SE:serosa)という層で構成されています。
大腸がんの原因

がんは、大腸(結腸・直腸・肛門)に発生するがんで、腺腫という良性のポリープががん化して発生するものと、正常な粘膜から直接発生するものがあります。日本人はS状結腸と直腸にがんが生じやすく、肛門にはできにくいといわれています。大腸がんの患者さんの年齢は50~75歳が多いのですが、発生頻度は高齢の方ほど高くなります。男女別では男女比が8:5と男性に多く発生します。
大腸がんの進行について、粘膜内に留まっているがんを粘膜内がん(mがん)、粘膜下層までに留まっているがんを粘膜下層浸潤がん(smがん)といい、この二つを合わせて大腸早期がんといいます。一方、固有筋層より深く浸潤したものは全て進行がんと呼ばれています。がんが粘膜内に留まっている状態では、リンパ節への転移は起こりません。また、粘膜下層に留まっている場合でも、リンパ節への転移は滅多に起こりませんが、進行がんになると危険度が高まります。但し、大腸がんは他の臓器がんと比べると、進行が遅いとされています。
大腸がんにおいて、組織の状態による分類として、『腺がん』・『扁平上皮がん』・『腺扁平上皮がん』に分類され、大腸がんの多くは腺がんです。更に、腺がんは『乳頭腺がん』、『管状腺がん』、『低分化腺がん』、『粘液がん』、『印環細胞がん』、『髄様がん』に分類されます。
- 大腸がんの大きな要因の一つは、食事であると考えられています。具体的に挙げると赤肉や加工肉のような発がん物質が含まれているとされているものの過度の摂取は大腸がんになる危険性が高まります。
- 身体的特徴また肥満等の身体的特徴は大腸がんを発生する危険性が高いといわれています。飲酒や喫煙も要素として考えられます。また、家族の病歴も関連しているとされています。特に家族性大腸腺腫症やリンチ症候群に掛かったことがある家系では、近親者に大腸がんの発生が多くみられる傾向にあります。
大腸がんの症状

早期の大腸がんでの自覚症状は殆どありません。
結腸がん
右側の結腸に生じた場合と左側の結腸に生じた場合では、症状が異なります。進行すると、血便、便通異常、腹痛等の症状が現れます。これらの症状は、大腸のどこに、どの程度の大きさのがんができているかによって異なります。
右側(盲腸がん、上行結腸がん、横行結腸がん)の場合
- 盲腸と上行結腸は、内腔が比較的に広く通過障害が起こりにくいため、便秘、腹痛等の症状も起こりにくく、発見が困難とされています。また、がんからの出血も長い腸を経て、肛門から出るので、血便としても気がつきにくいことも発見が困難な要因に挙げられます。
- 腫瘤(しこり)進行して悪化して腫瘤(しこり)ができているケースが殆どです。
左側(下行結腸がん、S状結腸がん、直腸がん)の場合
- 便秘、腹痛がんが生じ、内腔が狭まると通過障害が起こり、便秘や腹痛が起こります。更に、悪化すると腸閉塞(イレウス)が起こるケースもあります。大腸がんの転移が、肺や肝臓の腫瘤として先に発見されることもあります。
- 血便肛門に比較的近い為、排泄時に血便等となり、気がつきやすくなっています。
直腸がん
- 血便直腸は肛門に近い為、直腸がんからの出血は血便等で気がつきやすくなっています。血液も比較的、鮮血に近い状態です。
- 便意の頻度がんで直内腔が狭まると、便中細小やしぶり腹といった症状が起こり、実際に便はでないが、トイレに行きたくなるといった症状が起こります。
大腸がんの検査

大腸がんは、大腸内視鏡検査によってがんの有無の確定診断を行います。がんのある部位や広がりを調べるためには、注腸造影検査等を行います。
- 直腸診
- 注腸造影検査
- 大腸内視鏡検査
- CTコロノグラフィ検査
- カプセル内視鏡検査
- CT/MRI検査
- PET検査
- 腫瘍マーカー検査
大腸がんの治療

外科療法
-
- 大腸がんは、抗がん剤があまり効かないとされています。内視鏡治療でのがんの切除が困難な場合は、外科療法を行います。外科療法では、そこにあるがんだけでなく、がんが拡がっている可能性のある腸管とリンパ節も切除します。
- 腹腔鏡下手術また、がん毎に以下の手術が行われています。
結腸がんの手術
-
-
- 回盲部切除術
- 結腸右半切除術
- 横行結腸切除術
- 結腸左半切除術
- S状結腸切除術
-
直腸がんの手術
-
-
- 直腸局所切除術
- 前方切除術
- 直腸切断術
- 括約筋間直腸切除術(ISR)
-
薬物療法
-
- 大腸がんにおける薬物療法には、
-
- 『補助化学療法』(術後の再発防止を目的とする) ・UFT ・TS-1 ・CAPOX
- 『切除不能進行・再発大腸がんに対する薬物療法』(手術での治療が困難で、症状を緩らげることを目的とする)一次治療から五次治療まであります。使用される薬剤は以下の通りです。
-
一、二次治療に用いられる主な薬
・フルオロウラシル(5-FU:点滴)、カペシタビン、テガフール・ギメラシル・オテラシルカリウム配合剤(TS-1) ・フォルフォックス療法、カポックス療法、ソックス療法 ・フォルフィリ療法、アイリス療法、カピリ療法 ・ベバシズマブ(アバスチン)、ラムシルマブ(サイラムザ)、アフリベルセプト(ザルトラップ) ・セツキシマブ(アービタックス)/パニツムマブ(ベクティビックス)
三次治療以降に用いられる主な薬
・トリフルリジン/チピラシル塩酸塩(ロンサーフ) ・レゴラフェニブ(スチバーガ) ・ペムブロリズマブ(キイトルーダ) の2つがあります。薬物療法のベースの薬剤は、フルオロウラシル(5-FU)で、点滴とのみぐすりがあります。5-FUはその他の薬剤と合わせて使われることも多く、『5-FU(点滴)とレボホリナートにオキサリプラチンを合わせるフォルフォックス(FOLFOX)療法』と『5-FU(点滴)とイリノテカンを合わせるフォルフィリ(FOLFIRI)療法』の2つの療法が軸です。
以下に一般的な光免疫療法の解説をしております。
当院の光免疫療法の解説は、こちらからご確認いただけます。
当院の大腸がん治療法
当院へのご相談の流れ

ご予約
当院は完全予約性のために、大腸がんに関する治療や相談をご希望の方はまずはご予約下さい。お急ぎの場合はお電話を頂ければスムーズです。


受付
ご来院頂けましたら、まずが受付にて問診票を記入して頂きます。現在抱えているお悩みは症状をなるべく詳細に記載してください。ご不明な点がございましたら、お気軽にお問い合わせください。

インフォームドコンセント
大腸がんにおける治療方法などご説明を問診票を元にさせて頂きます。当クリニックの説明だけでは納得できない場合には、他の病院・クリニックに意見を求める「セカンドオピニオン」もご検討ください。

同意書の記入
大腸がんにおける治療方法や治療の流れにご納得いただけましたら、同意書を記入して頂きます。治療法によっては、ご希望の場合即日の治療が可能です。
また、治療に必要な費用についても事前に明瞭にご説明させて頂きます。

今後の大腸がん治療計画について
今後大腸がん治療を患者様のライフスタイルとご相談させて頂いた上で決定していきます。治療を行う上で、患者様のペースと病院側のペースで双方納得のいくペースを摺合せ、効果を最大限発揮できるスケジュールを計画していきます。
大腸がん治療のお問合せはこちら

【当該記事監修者】癌統括医師 小林賢次
がん治療をお考えの患者様やご家族、知人の方々へ癌に関する情報を掲載しております。
医療法人社団良凰会 医師一覧







