

目次
腎臓について
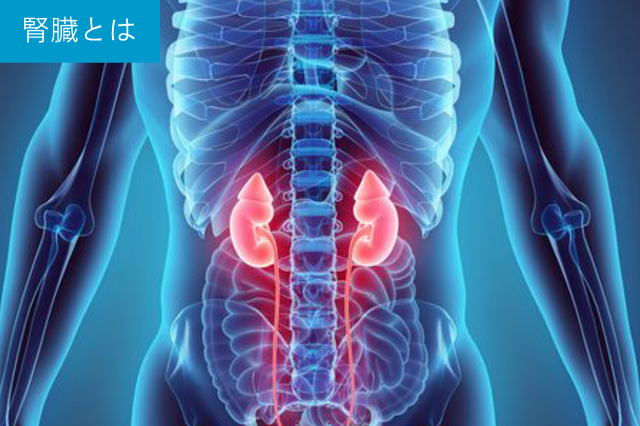
腎臓は、腰より上の背中側にあり、成人の握りこぶしよりもやや大きいそら豆状の臓器です。腹部の左右1につずつあり、腸管全体を包み込む腹膜と背中の間にあたる後腹膜腔という場所に存在します。
腎臓の内部構造をみると外側には皮質、その内側に髄質で構成されています。腎臓の主な働きは、まず① 尿をつくり、水分・電解質、そして血圧を調節することです。
腎臓には心臓から送り出されてくる血液の約25%が流れ込み、糸球体でろ過され,このろ過液は原尿と呼ばれ、1日におよそ150ℓ生成されます。原尿には、不要な老廃物と、体に必要な物質(水分、糖分、アミノ酸等)が含まれています。
体が求める物質は、原尿がボウマン嚢を通過して、尿細管を流れる際に吸収されてから、血液中に戻りますが、老廃物は尿となって、尿管から膀胱へいき、排尿されます。腎臓の①のような働きは、体内の水分量や血液中の電解質(ナトリウム等)の濃度を一定に保つことに役立っています。
更に、電解質の調節は、血液のpH弱塩基性の保持につながります。このことは、体を健康に保つ上で、非常に重要です。
また血液中の水分量を一定に保つことで、血圧の調節補助機能としても役立っています。
血圧調節という面では、血圧上昇を助けるレニンというホルモンも分泌しています。血液中の不要な老廃物を排泄するための尿を生成するのは、ネフロンと呼ばれる糸球体の塊と糸球体を包むボウマン嚢とそこに繋がる尿細管という管で構成されている組織で、左右の腎臓に其々100万個以上存在します。
また、②ビタミンDの活性化と造血ホルモンの分泌も腎臓は行なっています。
骨を作るにあたって重要な栄養素であるビタミンDは、魚やキノコ類に含まれていますが、体内で活性型ビタミンD3に変化させることで初めて機能します。このビタミンDを活性化させるのも腎臓の役割の1つです。 また、腎臓では、赤血球の生成と関わりの深い造血ホルモン『エリスロポエチン』もつくられています。
血液中の老廃物や余分な水分は、腎臓の一部である「腎実質」で除去されて、尿として排出されます。
その後、尿は「腎盂」に集まり、「尿管」そして「膀胱」へと流れます。膀胱は下腹部の中央に位置している袋状の臓器で、尿が一時的に溜まります。
腎臓がんとは
腎がんとは、腎臓に発生するがんで、大別すると腎細胞がんと腎盂・尿管がんに大別されます。 尿を生成する腎細胞の近位尿細管に生じるのが腎細胞がんで、腎盂がんは、尿を溜める腎杯や腎盂に生じます。
成人で発症する悪性腎腫瘍の殆どが腎細胞がんで、一般的には、腎がんは腎細胞がんになります。
組織学的には、腺がんを指します。 腎がんは、1883年にドイツの病理学者のグラビッツ博士によって、初めて報告されたことから、グラビッツ腫瘍とも呼ばれていました。
また、両方の腎臓が、がん化してしまう可能性もあります。
更に、腎盂・尿管がんについては、腎盂と尿管は上部尿路と呼ばれ、ここに生じるがんは『腎盂・尿管がん』という1つのグループとして扱われます。
これは、治療法にもあまり差がないために、両方をまとめて考えることが一般的とされているからです。
腎盂から尿管、膀胱、尿道の一部へとつながる尿路の内側は尿路上皮(移行上皮)と呼ばれる粘膜で構成されており、この細胞から発生するがんを尿路上皮がんといい、腎盂・尿管がんの大半を占めます。
腎盂・尿管がんは、尿路内のいろいろな場所に多発しやすいという特徴があり、腎盂と尿管の両方に生じることもあります。
左右どちらかの腎盂か尿管にがんが生じ、その治療後に反対側の腎盂か尿管にがんが発生することがごく稀にあります。
また、腎盂・尿管がんでは、予後およそ3~5割程度で、膀胱にがんが発生することが知られています。
膀胱がんの治療で、内視鏡手術などを複数回受けた場合を除外すると、膀胱がん治療後に腎盂・尿管がんが発生することはあまりなく、腎盂・尿管がんが両側に発生することもそこまで多くはありません。
MSKCCリスク分類とは、以下の5つの予後因子がいくつ当てはまるかによって、その後の治療経過(予後)の予測を3つに分類するものです。
MSKCCリスク分類の5つの予後因子
上記の予後因子において、1つも当てはまらない場合はfavorableリスク(低リスク)、1~2個当てはまる場合はintermediateリスク(中リスク)、3個以上当てはまる場合はpoorリスク(高リスク)となり、当てはまる数が少ないければ、予後が良好であることが期待されます。
Favorable risk;フェイヴァラブルリスク → 低リスク Intermediate risk ; インターメディエイトリスク → 中リスク Poor risk ; プワリスク → 高リスク MSKCCリスク分類の5つの予後因子 尚、MSKCC分類は、米国のメモリアルスローンケタリングがんセンターのMotzerらにより、サイトカイン療法(インターフェロン注射やインターロイキン2注射)による進行腎細胞がんの治療成績に関する検討が大規模に行われました。
この検討では、5つの項目が進行腎細胞がんの予後因子としてとりあげられました。
この予後因子のいくつに該当するかを調べ、患者さんを3つのリスクグループに分類して(MSKCCリスク分類)治療成績を検討したところ、予後因子の数は予後によく反映されることがわかりました。
IMDC分類
IMDC分類は、Hengらによって提唱された、予後を予測する為の分類方法で、分子標的治療の予後を予測する指標として用いられています。
これらの項目を何個満たしているかで、3つのリスクグループ(低リスク・中リスク・高リスク)のどこにあてはまるかが決まります。
腎臓がんの原因 腎臓がんの原因 腎がんにかかる要因としては、以下が考えられます。
- 喫煙 煙草を吸う人は、たわない人に比べて腎盂・尿管がんのが発症リスクが、約3倍に、45年以上の長年にわたってたばこを吸っている人に至っては腎盂・尿管がんを発症するリスクが7.2倍に膨れ上がるといわれています。
- 遺伝子 腎細胞がんの発生する要因としては、遺伝子が原因で発症するフォン・ヒッペル・リンドウ(Von Hippel-Lindau:VHL)病や、後天性嚢胞腎が知られています。 因みに、VHL遺伝子(フォン・ヒッペル・リンドウ病がん抑制遺伝子)は本来、がんの発生を抑制する遺伝子であり、この遺伝子に傷付いて、構造が変化すると、腎細胞をがん化させるように作用してしまうということが、近年の研究で判明しています。
- 身体的側面 肥満、高血圧の方はそうでない人と比べ、2~4倍腎癌になりやすいといわれています。
腎臓がんの原因

腎がんにかかる要因としては、以下が考えられます。
- 喫煙 煙草を吸う人は、たわない人に比べて腎盂・尿管がんのが発症リスクが、約3倍に、45年以上の長年にわたってたばこを吸っている人に至っては腎盂・尿管がんを発症するリスクが7.2倍に膨れ上がるといわれています。
- 遺伝子 腎細胞がんの発生する要因としては、遺伝子が原因で発症するフォン・ヒッペル・リンドウ(Von Hippel-Lindau:VHL)病や、後天性嚢胞腎が知られています。因みに、VHL遺伝子(フォン・ヒッペル・リンドウ病がん抑制遺伝子)は本来、がんの発生を抑制する遺伝子であり、この遺伝子に傷付いて、構造が変化すると、腎細胞をがん化させるように作用してしまうということが、近年の研究で判明しています。
- 身体的側面 肥満、高血圧の方はそうでない人と比べ、2~4倍腎癌になりやすいといわれています。
腎臓がんの症状

膀胱がんと同様、初発症状としては、血尿が発見されます。
また、がんの進行・増大やその部位からの出血による血液の固まりが原因で尿管が閉塞した場合、尿が閉塞部位より下流に流れなくなり上流の腎盂・尿管の拡張がおこります。
いわゆる水腎症と呼ばれる状態が急に起こるため、がんのある側の腰背部痛や側腹部痛を伴うこともあります。
近年は、無症状でも検診の普及により、顕微鏡的血尿、腎機能障害、超音波検査などで異常を指摘され、精密検査を受けた結果、腎盂・尿管がんが発見される症例もあります。
①腎細胞がん
- 血尿 血尿と言っても、肉眼で発見できることは殆どない発熱や痛みを伴わない無症候性血尿です。大体が検査によって発見されます。
- 腎部腫瘤 腎部腫瘤は、患者様自身が気付いて来院されることが多いです。腎部腫瘤は腹側部にこぶが生じている状態で、腎臓の下方に発生したものや大きなものの場合に自分でも腎部腫瘤を認知できます。
- 腎部疼痛 腎部疼痛は、上側腹部の鈍痛・不快感・圧迫感を感じます。
②腎盂・尿管がん
- 肉眼的血尿 肉眼的血尿が最も多いとされています。随伴症状を伴わず突然尿に血が混ざることが特徴であり、 膀胱炎等では排尿痛や頻尿、残尿感などの症状を伴い、血尿がみられますが、 これらの随伴症状がなければ尿路のがんを疑わなければなりません
- 腰背部痛や側腹部痛 腎盂尿管がんでは、血塊や腫瘍が尿管を閉塞してしまうことで、腰背部痛や側腹部痛を引き起こすことがあります。
- その他 腎盂腎炎を引き起こしている場合には、症状として、腰痛・発熱・尿の混濁がみられます。
腎臓がんの検査
①腎細胞がん
腎細胞がんでは、CT検査やMRI検査の画像検査で診断しますが、画像検査で診断ができない場合には生検が行われることもあります。
また、血液検査は、全身状態や腎臓の機能を調べるために行います。
- 腹部超音波(エコー)検査
- CT/MRI検査
- 生検
- 骨シンチグラフィ
- PET検査
- 血液検査
- 腫瘍マーカー検査
②腎盂・尿管がん
腎盂・尿管がんにおいては、目で見て血尿があった場合、出血源を明らかにするために膀胱鏡検査を行います。
また、尿のがん細胞の有無を確認する尿細胞診検査を行います。
更に、腎機能に問題がなければ、排泄性腎盂造影(IVPまたはDIP)と呼ばれる検査、又はCTを使ったCT urographyが行われます。
- 腹部超音波(エコー)検査
- 膀胱鏡検査(内視鏡検査)
- 尿細胞診検査
- 排泄性腎盂造影( IVPorDIP)
- 逆行性腎盂造影(RP)
- 尿管鏡検査
- CT検査、胸部X線検査、骨シンチグラフィ
腎臓がんの治療

1.外科療法
①腎細胞がん
腎細胞がんの外科療法は、一般的には、腎摘除術が標準的な術式ですが、近年の画像診断技術の向上などに伴い、がんがまだ小さいうちに見つかることが多くなってきた為、可能であれば腎部分切除術を行うこと増加してきました。
- 腎部分切除術(腎機能温存手術)
- 腎摘除術(根治的腎摘除術)
②腎盂・尿管がん
- 腎尿管全摘除術および膀胱部分切除術
- 尿管部分切除
- 内視鏡的切除術
2.化学療法
腎細胞がんの薬物療法には、分子標的治療、免疫療法があり、その主流は、長らく、免疫療法の1つであるサイトカイン療法でしたが、現在では、分子標的治療が1次治療の標準治療となっています。
-
- 分子標的治療 ・スニチニブ ・パゾパニブ ・ソラフェニブ ・アキシチニブ ・テムシロリムス ・エベロリムス
- 免疫療法 ・サイトカイン療法 : インターフェロンα、インターロイキン-2 ・免疫抑制阻害療法(免疫チェックポイント阻害剤): ニボルマブ
3.腔内注入療法
腎盂・尿管の上皮内がんにおいては、腎臓を温存する為、結核に対するワクチンとして使われるBCGを、カテーテルで腎盂・尿管に注入する方法が選択されることがあります。
4.局所療法
- ・動脈塞栓術 ・経皮的局所療法 – 経皮的凍結療法、ラジオ波焼灼術(RFA)
以下に一般的な光免疫療法の解説をしております。
当院の光免疫療法の解説は、こちらからご確認いただけます。
当院の腎臓がん治療法
当院へのご相談の流れ

ご予約
腎臓がんの疑いがある、もしくは腎臓がんの治療方法をお探しの方はまずはご相談ください。
完全予約制となりますので、電話かメールにてご予約をお願い致します。お急ぎの場合はお電話頂けますとスムーズです。

ご来院
ご来院されましたら、まずはお近くの係員にお名前とご予約頂いたお時間をお伝えください。
また当院までのアクセスでお悩みの場合もお気軽にお電話ください。

受付
受付にて問診票をお渡し致しますので、現状の腎臓がんに対するお悩みや症状などなるべく詳しくご記入ください。
ご不明な点などございましたら、お気軽にご相談ください。

インフォームドコンセント
腎臓がんに関する問診票を元に、インフォームドコンセントを行います。
適切な治療のご提案また費用面に関しても詳しくお伝えさせて頂きます。また当院の診断内容に疑問がお有りな場合はセカンドオピニオンもご検討頂けます。

同意書の記入
腎臓がんの治療方法や費用面などご納得頂けましたら、同意書を記入して頂きます。

今後の腎臓がん治療計画について
当院では入院ではなく、通院で腎臓がん治療を行います。
その為、仕事を諦める事なく治療に専念して頂く事が可能です。
患者様のライフスタイルになるべく沿えるように腎臓がんの治療計画を立案して参ります。
腎臓がん治療のお問合せはこちら

【当該記事監修者】癌統括医師 小林賢次
がん治療をお考えの患者様やご家族、知人の方々へ癌に関する情報を掲載しております。
医療法人社団良凰会 医師一覧







